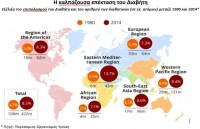
Η παγκόσμια εξάπλωση του Διαβήτη
 Ο σακχαρώδης Διαβήτης είναι μια μεταβολική νόσος γνωστή από την αρχαιότητα, η οποία σήμερα μας απασχολεί με έντονο και δραματικό τρόπο.
Ο σακχαρώδης Διαβήτης είναι μια μεταβολική νόσος γνωστή από την αρχαιότητα, η οποία σήμερα μας απασχολεί με έντονο και δραματικό τρόπο.Η λέξη «Διαβήτης» δόθηκε στην ασθένεια αυτή από τον Έλληνα γιατρό του 1ου με 2ου αιώνα μ.Χ. Αρεταίο τον Καππαδόκη. Η ονομασία προέρχεται από το ρήμα «διαβαίνω», αναφορικά σε ένα κύριο σύμπτωμα της νόσου, την πολυουρία. Το νερό που πίνει ο ασθενής, λόγω της συνεχούς δίψας του, «διαβαίνει» γρήγορα τον οργανισμό και αποβάλλεται σχεδόν αμέσως δια της ούρησης. Ο Διαβήτης αυτός ονομάζεται «σακχαρώδης», διότι τα ούρα (τα οποία οι αρχαία ιατροί δοκίμαζαν!), ήταν γλυκά. Με τον τρόπο αυτό διαχωρίζεται από τον «Άποιο Διαβήτη», όπου τα ούρα δεν έχουν γεύση και ο οποίος δεν έχει καμία σχέση με τον Σακχαρώδη Διαβήτη.
Σύμφωνα με στοιχεία του Παγκόσμιου Οργανισμού Υγείας, το 2014, πάνω από 422 εκ. άνθρωποι νοσούσαν από Διαβήτη. Έως το 2030, θα έχει διπλασιαστεί ο πληθυσμός των διαβητικών, αγγίζοντας το ένα δισεκατομμύριο.
Η παγκόσμια εξάπλωση του Διαβήτη

Ο Σακχαρώδης Διαβήτης οδηγεί σε καρδιαγγειακά νοσήματα, σε χρόνια νεφρική ανεπάρκεια, σε τύφλωση, σε ακρωτηριασμούς και αποτελεί πλέον την 7η αιτία θανάτου σε παγκόσμιο επίπεδο. Τα χρήματα που δαπανούνται για το διαβήτη, είναι δυσθεώρητα και βαίνουν συνεχώς αυξανόμενα. Υπολογίζονται σε 160 δισεκατομμύρια ετησίως στην Ευρώπη και ξεπερνούν τα 350 δισεκατομμύρια δολάρια ετησίως στις ΗΠΑ, όπου ο διαβήτης αποτελεί πλέον μείζον θέμα δημόσιας υγείας.
Πρόσφατη έρευνα στην χώρα αυτή ανέδειξε ότι ο διαβήτης προκαλεί το 12% των θανάτων, γεγονός που τον καθιστά τρίτη αιτία θανάτου μετά τα καρδιακά νοσήματα και τον καρκίνο. Από την έρευνα διαπιστώθηκε ότι οι Αμερικανοί με διαβήτη έχουν περίπου 90% υψηλότερο ποσοστό θανάτου σε σχέση με εκείνους που δεν έχουν διαβήτη. Έχοντας υπόψη ότι το προσδόκιμο ζωής των Αμερικανών αυξάνεται με πολύ αργό ρυθμό την τελευταία δεκαετία, ενώ το 2015 μειώθηκε για πρώτη φορά, η έρευνα καταλήγει στο συμπέρασμα ότι είναι αρκετά πιθανό ο διαβήτης να αποτελεί σημαντικό παράγοντα πρόκλησης αυτής της επιβάρυνσης.
Οι συνέπειες του Διαβήτη στην Ελλάδα
Στην Ελλάδα, τα άτομα που πάσχουν από Σακχαρώδη Διαβήτη τετραπλασιάστηκαν τα τελευταία 30 χρόνια και υπολογίζονται σήμερα σε 1,1 εκατομμύριο, δηλαδή στο 10% του πληθυσμού. Πάνω από 3000 διαβητικοί υποβάλλονται ετησίως σε ακρωτηριασμό λόγω των επιπλοκών του «διαβητικού ποδιού». Το κόστος του διαβήτη και των επιπλοκών του υπολογίζεται σε 2 δισ. ευρώ, δηλαδή περίπου στο ένα τέταρτο του συνόλου των δαπανών υγείας.

Οι κύριες επιπλοκές του διαβήτη
Η ραγδαία αύξηση του Διαβήτη σχετίζεται με την εξέλιξη των συνθηκών ζωής. Η «μεσογειακή διατροφή» υποχωρεί, η λεγόμενη «γρήγορη σίτιση», με υπερθερμιδικές τροφές, εξαπλώνεται, η επαφή με τη φύση και την φυσική άσκηση χάνεται στις μεγαλουπόλεις, η παθητική τηλεθέαση υποκαθιστά κάθε δυναμική μορφή ψυχαγωγίας. Η αντιμετώπιση του Διαβήτη περιλαμβάνει συνεπώς κατά πρώτο λόγο την αλλαγή αυτών των νοσηρών συνηθειών, πράγμα ευκταίο αλλά καθόλου εύκολο να εφαρμοστεί.
Σύγχρονες μέθοδοι αντιμετώπισης του Διαβήτη
Τα αντιδιαβητικά φάρμακα αποσκοπούν στην ενίσχυση της παγκρεατικής παραγωγής ινσουλίνης και στη μείωση της κυτταρικής αντίστασης στη δράση αυτής της ορμόνης. Η υπερβολική κατανάλωση ορισμένων τροφών, «ζορίζει» όμως το πάγκρεας, το οποίο δυσκολεύεται να ανταποκριθεί στις υπερβολικές απαιτήσεις. Όταν λοιπόν τα φάρμακα αυτά δεν αρκούν για τη ρύθμιση του σακχάρου, τότε η τελευταία λύση είναι η απευθείας χορήγηση ινσουλίνης.
Η φαρμακευτική αγωγή αποσκοπεί τελικά στο να υποκαταστήσει, με την καθημερινή και δια βίου αγωγή, το ανεπαρκές πάγκρεας. Συνεπώς είναι δόκιμο να μιλάμε για «ρύθμιση» του Διαβήτη, αντί για ίαση. Αυτό απαιτεί σημαντική πειθαρχία εκ μέρους του διαβητικού ασθενή με συστηματική παρακολούθηση, χωρίς βέβαια να αποκλείονται εντελώς ορισμένες δυσμενείς εξελίξεις. Το γεγονός αυτό ώθησε την ιατρική κοινότητα να αναζητήσει ριζικές θεραπευτικές λύσεις.
Η ανακάλυψη ότι ορισμένες βαριατρικές χειρουργικές επεμβάσεις δρουν και κατά του Διαβήτη, προέρχεται από δυο διαδοχικές διαπιστώσεις. Η πρώτη είναι αναμενόμενη. Πρόκειται για τη διαπίστωση ότι η μείωση του βαθμού παχυσαρκίας επιφέρει βελτίωση ή και ολική εξάλειψη του διαβήτη σε παχύσαρκους διαβητικούς. Η δεύτερη διαπίστωση, πιο πρόσφατη, αποτελεί όμως τη σημαντικότερη ανακάλυψη. Ενώ για ορισμένες επεμβάσεις, όπως πχ ο γαστρικός δακτύλιος, η βελτίωση του διαβήτη ακολουθεί τη μείωση του βάρους, σε άλλες βαριατρικές επεμβάσεις, η βελτίωση του διαβήτη είναι άμεση και προηγείται της μείωσης του βάρους. Τέτοιες επεμβάσεις είναι κυρίως οι παρακάμψεις (γαστρική παράκαμψη και χολοπαγκρεατική εκτροπή) αλλά και η επιμήκης γαστρεκτομή («μανίκι»), οι οποίες δρουν με έναν απευθείας ορμονικό μηχανισμό ομαλοποίησης της παγκρεατικής λειτουργίας και ελάττωσης της κυτταρικής αντίστασης στην ινσουλίνη.
Ο μηχανισμός αυτός μελετιέται σήμερα και πολλά θέματα παραμένουν προς διευκρίνιση. Έχουν όμως αποσαφηνιστεί ορισμένα βασικά δεδομένα. Η παραγωγή ινσουλίνης από το πάγκρεας προκαλείται βέβαια από την αύξηση του σακχάρου στο αίμα, αλλά προκαλείται επίσης, και πιθανώς σε μεγαλύτερο βαθμό, σε προγενέστερο στάδιο, κατά τη διάρκεια της διέλευσης των τροφών στο τελικό τμήμα του λεπτού εντέρου, τον ειλεό.
Συνεπώς, μια χειρουργική επέμβαση, που επιτρέπει πιο γρήγορη έλευση των τροφών από το στομάχι στον ειλεό, βελτιώνει τη λειτουργία του παγκρέατος και μειώνει την κυτταρική αντίσταση στην ινσουλίνη. Μάλιστα έχουν εντοπιστεί οι δυο ουσίες που εκκρίνονται από το πεπτικό σωλήνα και προκαλούν αυτή την ευεργετική δράση. Πρόκειται για την Polypeptide YY (PYY) και την Glucagon Like Peptide 1 (GLP-1).
Πρέπει να διευκρινιστεί ότι οι επεμβάσεις αυτές δεν αφορούν το διαβήτη τύπου1, ο οποίος αφορά κυρίως νέα άτομα στα οποία εκ γενετής το πάγκρεας αδυνατεί εντελώς να παράγει ινσουλίνη.
Οι διάφορες χειρουργικές επεμβάσεις θεραπείας του Διαβήτη
Η επιτάχυνση της διέλευσης των τροφών από το στομάχι στον ειλεό, επιτυγχάνεται με διάφορους τρόπους.

Πρόκειται για τη συνηθέστερα προτεινόμενη επέμβαση, με την οποία η τροφή κατευθύνεται ταχύτερα στον ειλεό, παρακάμπτοντας το τελικό τμήμα του στομάχου και το αρχικό του λεπτού εντέρου. Η κλασσική γαστρική παράκαμψη περιλαμβάνει 2 αναστομώσεις. Πρόσφατα έχει διαδοθεί μια παρεμφερής τεχνική, καταχρηστικά ονομαζόμενη «mini-bypass», η οποία απαιτεί μόνο μια αναστόμωση και έχει τα ίδια θεραπευτικά αποτελέσματα.
Επιμήκης γαστρεκτομή

Συνίσταται στην αφαίρεση του γαστρικού θόλου, προσδίδοντας στο στομάχι τη μορφή κυλίνδρου. Ακολούθως, το στομάχι κενώνεται ταχύτερα και οι τροφές κατευθύνονται γρηγορότερα στο λεπτό έντερο. Επίσης, η αφαίρεση του γαστρικού θόλου μειώνει τη γκρελίνη («ορμόνη της βουλιμίας»), η οποία παράγεται απ’ αυτόν.
Χολοπαγκρεατική εκτροπή

Με την επέμβαση αυτή οι τροφές κατευθύνονται απευθείας από το στομάχι στον ειλεό, αποδίδοντας πολύ καλά αποτελέσματα στη ρύθμιση του διαβήτη, αλλά με ένα σημαντικό ποσοστό παρενεργειών (όπως διάρροιες σε περίπτωση κατανάλωσης λιπαρών τροφών). Η μέθοδος αυτή εφαρμόζεται σε επιλεγμένες περιπτώσεις βαριάς μορφής διαβήτη.
Επιμήκης γαστρεκτομή με διμερή έξοδο τροφής

Η επέμβαση αυτή συνίσταται στο διαχωρισμό του λεπτού εντέρου με τη δημιουργία διπλής παράλληλης οδού, που μειώνει το χρόνο διέλευσης των τροφών μεταξύ του στομάχου και του ειλεού.
Ειλεϊκή μετάθεση (Ileal interposition)

Η επέμβαση αυτή συνίσταται στη μετάθεση ενός τμήματος του ειλεού στην αφετηρία του λεπτού εντέρου, κοντά στο στομάχι. Με την επέμβαση αυτή, οι τροφές έρχονται άμεσα σε επαφή με το μετατεθειμένο τμήμα του ειλεού, πριν διανύσουν τη διαδρομή μέχρι τον τελικό ειλεό.
Νηστιδο-ειλεϊκή παράκαμψη

Η επέμβαση αυτή συνίσταται στην παράκαμψη ενός μεγάλου τμήματος του λεπτού εντέρου με την πραγματοποίηση μιας αναστόμωσης μεταξύ της νήστιδας (αρχικό τμήμα του λεπτού εντέρου) και του ειλεού (τελικό τμήμα του λεπτού εντέρου). Σύμφωνα με τον τύπο της αναστόμωσης, καθορίζονται δυο διαφορετικές επεμβάσεις.
Η αναστόμωση αυτή μπορεί να είναι τελικό-πλάγια, αφήνοντας όμως ένα «τυφλό» τμήμα του εντέρου, ή πλάγιο-πλάγια, η οποία σήμερα αποτελεί τη συνήθη επιλογή.
Οι επεμβάσεις αυτές επιφέρουν μόνιμη βελτίωση ή πλήρη αποκατάσταση της φυσιολογικής ρύθμισης του επιπέδου του σακχάρου, χωρίς την ανάγκη φαρμακευτικής αγωγής, και στο μέτρο αυτό μπορούμε να μιλήσουμε για ίαση. Σε κάθε περίπτωση όμως επιβάλλεται η συνέχιση της ιατρικής παρακολούθησης σε βάθος χρόνου.
Ιωάννης Μελισσάς, Οδυσσέας Βουδούρης
Διαβάστε περισσότερα άρθρα...




















